東京電力
福島第一原子力発電所事故後、
福島県での甲状腺検査
1. 福島県での甲状腺検査の仕組み
放射性ヨウ素は福島県以外も汚染しましたが、政府は大規模な甲状腺検査を福島県に限ってしまいました。福島県では2011年10月から東京電力福島第一原子力発電所事故当時18歳以下の子どもの甲状腺検査をはじめました。検査の企画、実施、集計、分析すべては福島県立医大に委託されました。検査は図のような流れで20歳までは2年ごとに、それ以後は5年ごとの節目に超音波を使って行われます。
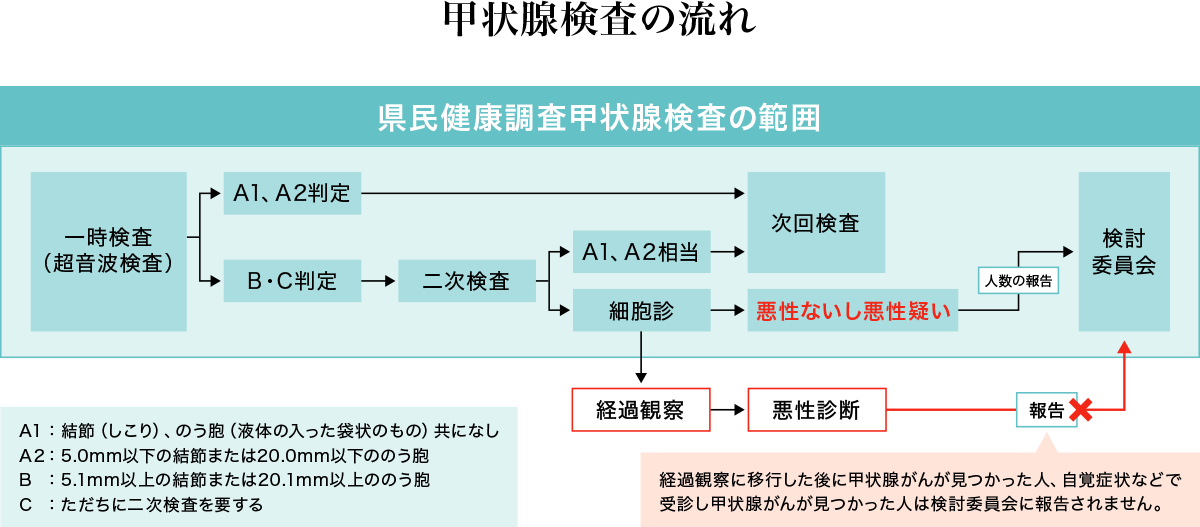
一次検査でA1、A2判定の場合は2年後の次回検査へ。B、C判定の場合は二次検査に進み、その結果、必要と判断されれば甲状腺に針を刺して組織を取り細胞の検査をします。細胞の形態が悪性ないし悪性疑いであれば、本人の希望によって手術が行われ、組織検査の結果で最終的にがんと確定診断されます。検査の結果は医大から県に設けられた専門家からなる検討委員会に報告され、一般に広報されます。細胞診で悪性ないしその疑いと診断されない場合等は経過観察に移行し、その後がんが発見されても検討委員会には報告されません。
2. 福島県における甲状腺がんの多発
検査は東京電力福島第一原子力発電所事故当時の胎児、18歳以下の子ども約38万人を対象者に行われています。表は2024年5月発表までの結果です。
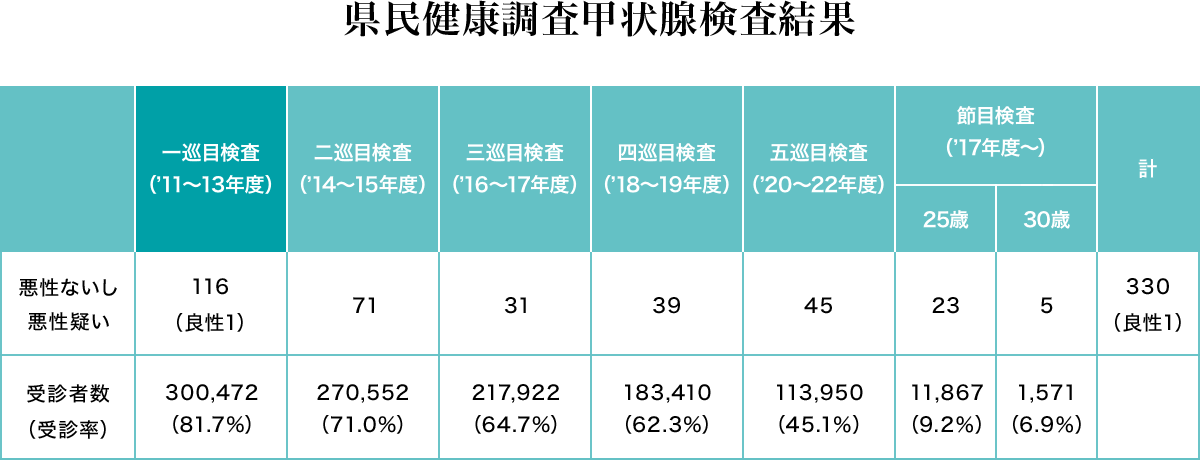
一巡目の検査を受けた人は約30万人でその内116人が悪性ないしその疑いと診断され、手術を受けた102人の内1人が良性、101人ががんと診断されました。
この結果を検討委員会は「甲状腺がんの罹患統計などから推定される有病数に比べて数十倍のオーダーで多い甲状腺がんが発見されている。」しかし、「将来的に臨床診断されたり、死に結びついたりすることがないがんを多数診断している可能性が指摘されている」と発表しました。これはスクリーニング効果(多数の人を短期間に検査した結果将来発症するがんを早めに見つける)ないしは過剰診断(将来的に臨床診断されたり死に結びつかないがんを診断)であるという解釈です。
もし、一巡目がスクリーニング効果なのであれば、二巡目ではがんは見つからないか、見つかってもきわめて少ないはずです。しかし、二巡目も71人が悪性ないし悪性疑いと診断されました。その内33人は2年前には異常なしと診断されていましたので、甲状腺がんは少なくとも2年間で5.1mmに達する例があることがわかりました。過剰診断については県立医大で大部分の手術をしている鈴木眞一氏が否定しています。
3. 放射能汚染地域と甲状腺がんとの関連はありますか?
放射能汚染と発がんとの関係はどうなっているのでしょうか?
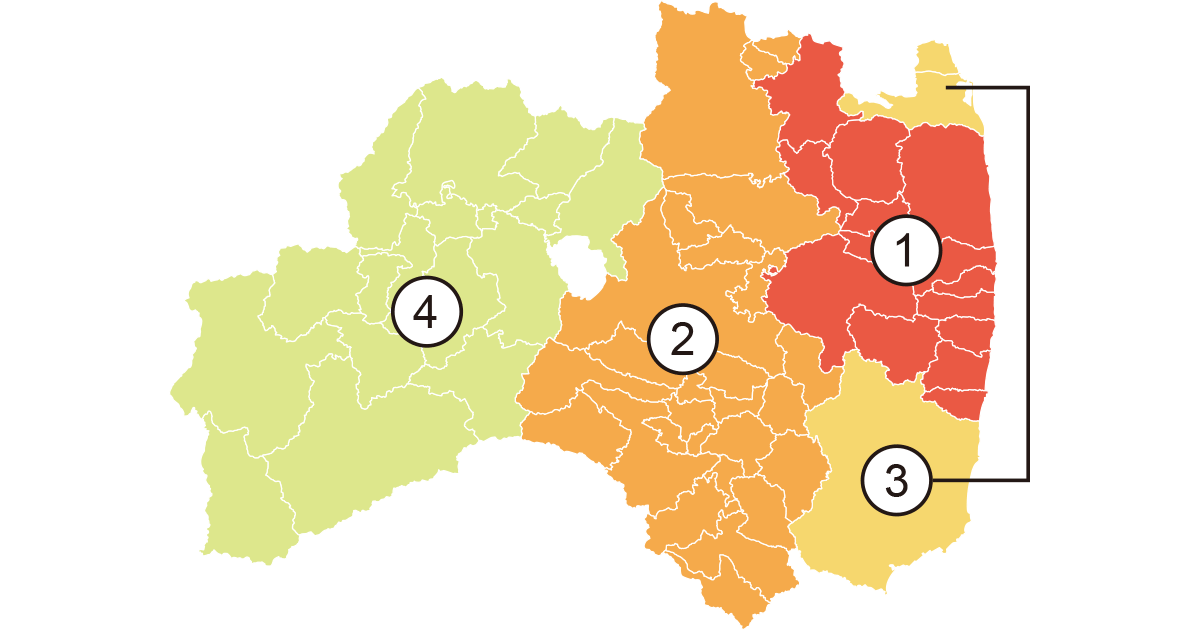
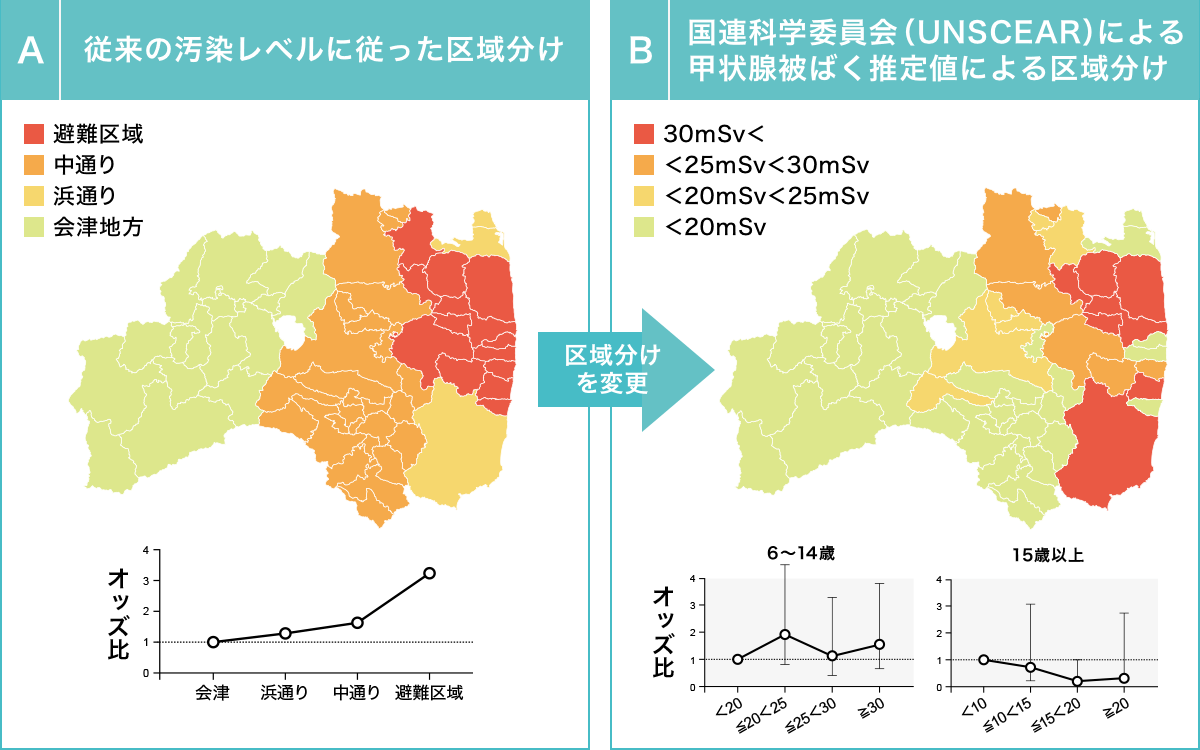
2011年3月に計測された結果によって、汚染は図のように線量が高い方から①避難区域、②中通り、③浜通り、④会津地方の順に分けられました。
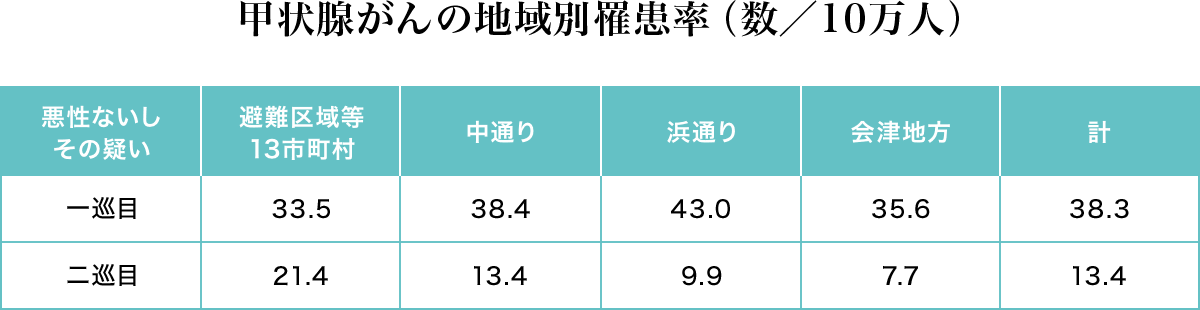
表は各地域における悪性ないしその疑いと診断された人の10万人当たりの罹患数です。一巡目では汚染度と甲状腺がんの関連性は見られませんので、検討委員会は甲状腺がんの多発は放射線の影響とは考えにくいと発表しました。
二巡目では最も汚染された避難区域でがん罹患率が高く、汚染が低くなるに従って低くなっていきます。これを図に示すと下図Aのグラフのように汚染と関連した地域差が見られます。
この結果が出た後、県立医大は国連科学委員会(UNSCEAR)が推定した線量に従って地域区分を図Bのように変え、なぜか5歳以下の患者を除き、6~14歳と15歳以上の2群に分けて分析し直しました。
オッズ比 : ある条件(ここでは地域別)におけるある疾患(甲状線がん)への罹りやすさの比。A群とB群でオッズ比が1とは、甲状線がんへの罹りやすさがA群とB群で同じ、A群/B群が1より大きいことはA群の方が疾患にかかりやすく、1より小さいことは罹りにくいことを意味する。
図Bのグラフのように6~14歳では、がんになった人の比率は20ミリシーベルト以下に比べ20~25ミリシーベルトの群が高くなっています。それ以上の線量では線量に比例した増加は見られません。この結果を根拠に検討委員会は図Aの地域差のデータを無視し、「発見された甲状腺がんと被ばくとの関連は認められない」と発表しました。また15歳以上で線量が高くなるに従って発がん率が下がるという結果は、分析方法への疑問を抱かせるものですが、何の説明もありません。
甲状腺がん罹患率に地域差があるという結果を無視し、区域を変えて分析をし直すという手法と説明不能な結果も無視する姿勢は専門家から厳しく批判されています(濱岡豊「学術の動向」2020年3月、牧野淳一郎「科学」2019年8月)。しかし、医大も検討委員会もなんら批判に応えていません。
なお、検討委員会の中には、少数ですが甲状腺がん多発と被ばくとの因果関係について現時点では肯定・否定とも断言することはできないとする委員もいます。
4. 正確な甲状腺がん検出数の把握は必須
3・11甲状腺がん子ども基金の支援事業によって検討委員会から発表されている甲状腺がん罹患者数に含まれていない患者さんが複数であることがわかってきました。二次検査で悪性ないし悪性疑いと診断されないと、経過観察に移行します(図「甲状腺検査の流れ」参照)。この経過観察中にがんと診断され、手術を受けても検討委員会には報告されないことが明らかになったのです。経過観察の中から何人が甲状腺がんになったのかわからなければ、放射線との関連を分析することは無意味になります。
批判を受けて県立医大は医大で手術を受けた例に限って集計外として発表し、2020年3月までの総数は19例としました。当基金が把握している県立医大以外で手術を受けた患者さんも15人以上います。これらの症例は因果関係の分析には含まれていません。この他にも把握されていない患者さんがいるかもしれません。
このように罹患者数が正しくない条件で放射線被ばくと発がん率の関係を分析し、多発が「放射線の影響とは認められない」と結論できるのでしょうか。県立医大、検討委員会、福島県、管轄官庁である環境省の関係者は、科学への信頼を取り戻すために、正確な患者数に基づいた結論を出すよう努力すべきではないでしょうか。
5. 甲状腺検査の受診率低下は問題です
甲状腺検査を受ける人の割合は検査の回数が進むに従って低下してきています。
しかも甲状線がんが発症しやすくなる20歳以上の節目検査では受診率はわずか8.4%ですが、7人にがんが見つかっています。気づかずにしこりが大きくなってからがんと診断されると切除範囲も広がりますし、遠隔転移する率もあがるという報告もあります。がんは早期発見、早期治療が原則です。特に福島県では県民が原発事故による被ばくリスクを受けたのですから、検査によって早くがんを見つけることは大切です。検査は超音波で行われ放射線を使いませんから安心して受けられます。
受診率低下の一因としては、高校を卒業して県外に転居した人が増加し検査を受けにくくなったことがあげられます。加えて検討委員会の中には過剰診断の不利益を強調する委員もいますし、学校検診が授業の妨げになるとする委員もいます。
過剰診断についてはそれを裏付ける説得力のある証拠は示されていませんし、県立医大における手術の大部分を担当している医師及び甲状腺外科の専門医はこれを否定しています。
当基金で2021年に行った受給者を対象としたアンケート調査でも早く見つかって良かった、甲状腺検査は続けて欲しいという回答が90%近くになっています。
福島県には県民の声を聞き、受診率低下の原因を把握し、その向上に向けた努力を望みます。また、甲状腺検査の対象になっている方は忘れずに検査を受けていただきたいと思います。
作成 : 2020年10月 最終更新 : 2023年7月

